La neuritis vestibular (NV) es un cuadro súbito y mantenido de vértigo periférico, que suele acompañarse de intenso cortejo vegetativo e inestabilidad en la fase más aguda y no cursa con hipoacusia ni acúfeno. Se considera la segunda causa de vértigo después del vértigo posicional paroxístico benigno (VPPB). La incidencia anual es de 3-5 casos por 100.000 habitantes
La etiología es desconocida. Aunque los movimientos cefálicos empeoran los síntomas éstos no desencadenan el cuadro. Algunos estudios basados en datos epidemiológicos asocian una posible causa viral por la relación que se ha observado durante períodos epidémicos de infecciones virales o con procesos infecciosos de vías respiratorias superiores
No existe ninguna prueba específica para el diagnóstico y éste se basa en una correcta anamnesis del vértigo y en la exploración física del paciente.
El cuadro típico se caracteriza por la aparición repentina, grave y mantenida de vértigo sin relación con los cambios posturales, acompañada de intensa inestabilidad y sensación de caerse hacia los lados, sudoración, náuseas y con frecuencia vómitos. La duración del vértigo es muy variable: desde varias horas a días.
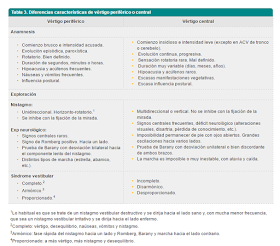
En la anamnesis del vértigo es muy importante descartar síntomas que pueden diferenciar un origen periférico de central (ver tabla de diagnóstico diferencial de vértigo periférico y central)
Debe comprender una exploración otoscópica y neurológica completa dirigida a descartar la presencia de posibles signos a favor de patología de origen central
En la exploración neurológica además es importante estudiar la posición estática en bipedestación así como la marcha.
En la NV se observa una caída hacia el oído enfermo en la prueba de Romberg y en la de Unterberger-Fukuda (paciente de pie con brazos extendidos hacia adelante y ojos cerrados, que realiza movimientos de marcha sin moverse del sitio), una rotación de más de 45º también hacia el lado afectado. Con frecuencia el paciente con NV se podrá mantener de pie pero no suele ser posible en el caso de accidente cerebrovascular
La observación de los ojos durante la crisis aguda en las tres posiciones de la mirada: de frente, a la derecha y a la izquierda, permite detectar un nistagmo (movimiento ocular involuntario) espontáneo unidireccional de predominio horizontal, con fase rápida hacia el oído sano. Con frecuencia también se aprecia cómo la velocidad de este movimiento aumenta cuando los ojos miran hacia el lado de la fase rápida y disminuye cuando se dirigen hacia el lado contrario (ley de Alexander)
Si en el momento de la exploración no se observa el nistagmo espontáneo característico de la NV, es necesario buscar la presencia de un posible nistagmo evocado por la mirada de dirección cambiante: el paciente sigue el dedo del explorador a 50 cm, primero hacia un lado sin superar los 30º y después hacia el contrario. En la NV no se debe observar ningún movimiento ocular evocado por la mirada.
La Prueba del impulso cefálico (HIT) estudia la normalidad del reflejo vestibulo-ocular. Se recomienda realizarla con precaución cuando existen antecedentes de patología cervical. El explorador debe realizar movimientos de la cabeza del paciente con giros rápidos e imprevisibles a la derecha o a la izquierda mientras éste mantiene la mirada fija en la nariz del explorador. El objetivo de la prueba es determinar si los ojos del enfermo pierden la fijación de la mirada (sacadas). En la NV esta prueba es patológica (positiva) y se observa un movimiento de los ojos hacia el lado afectado seguido de otro de recuperación
Pruebas complementarias
La audiometría y las pruebas de imagen como la TAC o la RM no suelen mostrar ningún hallazgo relevante en el diagnóstico, aunque en algunos pacientes pueden ser útiles para el diagnóstico diferencial.
Las pruebas más útiles para localizar la lesión del nervio vestibular sin demostrar la causa, son:
• Potenciales evocados miogénicos vestibulares (VEMP) oculares y cervicales. Informan de la funcionalidad del nervio vestibular en su porción superior e inferior respectivamente y permiten diferenciar la localización de la lesión en el nervio. Una lesión exclusiva del nervio vestibular superior (la variante más frecuente), tendrá los VEMP cervicales normales y los oculares contralaterales alterados y en la lesión del nervio vestibular inferior, los oculares normales y los cervicales alterados .
• Prueba de estimulación calórica. Confirma la presencia de una hipofunción vestibular solo en pacientes con lesión del nervio vestibular superior. No se recomienda realizarla durante la fase aguda.
• Posturografía dinámica computarizada. Informa de la funcionalidad de los diferentes sistemas que intervienen en el equilibrio así como del riesgo de caída. Es útil en pacientes que no mejoran en la evolución para instruirles en los ejercicios más adecuados
¿Cuál es el diagnóstico diferencial?
Ante un paciente que cursa con vértigo súbito espontáneo sin clínica auditiva (hipoacusia ni acúfeno) y con importante componente vegetativo debe realizarse diagnóstico diferencial con el accidente cerebrovascular de la arteria cerebelosa anteroinferior (AICA) o de la arteria cerebelosa pósterosuperior (PICA), en este caso en la porción caudal del cerebelo
En jóvenes puede ser una forma de inicio de la esclerosis múltiple, en los que pueden observarse placas desmielinizantes en el nervio vestibular. La laberintitis y enfermedad de Meniére se diferencian con facilidad de la NV ya que ambas suelen presentar hipoacusia y acúfeno
¿Cómo se maneja la Neuritis Vestibular?
La evolución natural de la enfermedad es hacia la mejoría y restitución completa de los síntomas alrededor de las cuatro semanas, aunque la sensación de inestabilidad puede permanecer más tiempo. Suele tratarse de un único episodio que no vuelve a repetirse.
En general la mayoría de los pacientes pueden tratarse de forma ambulatoria, sin embargo se recomienda su derivación a un centro hospitalario si se sospecha un origen central: ictus, esclerosis múltiple, o cuando no se controlen los vómitos y se precise rehidratación intravenosa.
En las primeras 48 horas pueden recomendarse fármacos con efecto sedante vestibular para el control de síntomas vegetativos como algunos antihistamínicos, benzodiacepinas o antieméticos. Una vez superada esta fase deberán suspenderse porque pueden retrasar la compensación vestibular fisiológica del SNC
Los corticoides han demostrado una mejoría de la función vestibular en la prueba calórica de pacientes con NV, administrados de forma precoz en loas primeras 48-72 horas
Algunos pacientes en los que persiste la sensación de inestabilidad, sobre todo con movimientos rápidos o inseguridad en la marcha puede ser útil la indicación de rehabilitación física ya sea con o sin posturografía. Existen listas de ejercicios a realizar en el domicilio y que deben iniciarse lo antes posible desde que el paciente pueda incorporarse y moverse con cierta normalidad. No existen diferencias en los resultados observados entre los diferentes métodos de rehabilitación empleadas en la NV unilateral que permitan recomendar unos tratamientos frente a otros
En el caso de Juan Antonio, iniciamos tratamiento con diacepan y prednisona a dosis de 50 mgrs al dia en pauta decreciente, produciéndose una mejoría considerable en las primeras 72 horas, con desaparición de la inestabilidad y capacidad de mantener la marcha con normalidad.
Aunque si me das a elegir, me quedo con el vértigo de Bono y U2
Aunque si me das a elegir, me quedo con el vértigo de Bono y U2
No hay comentarios:
Publicar un comentario